Keine Spritzen mehr: Neuartige Polymertechnik ermöglicht Insulingabe über die Haut
Die Verabreichung von Insulin über die Haut gilt seit Langem als Wunschziel in der Diabetestherapie. Aktuell veröffentlichte Forschungsergebnisse weisen darauf hin, dass ein neuartiger polymerer Wirkstofftransporteur dieses Ziel tatsächlich näherbringen könnte. Eine Gruppe von Forscher:innen rund um Qiuyu Wei und Kolleg:innen präsentiert in einer aktuellen Studie ein „Haut-durchlässiges Polymer zur nicht-invasiven transdermalen Insulinabgabe“, das bei Versuchen mit Mäusen und Minischweinen vielversprechende Ergebnisse zeigte.
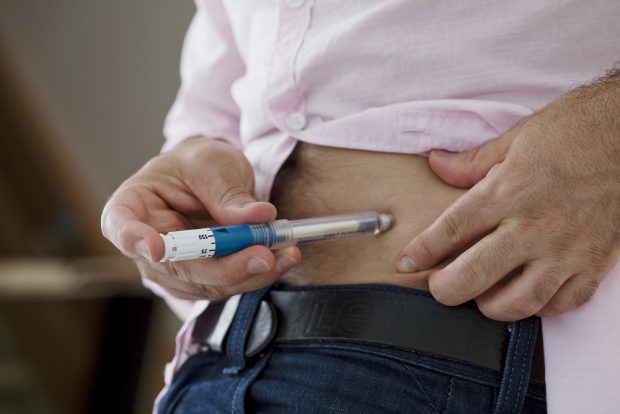
Polymer kann die Schutzschicht der Haut durchdringen
Das Hauptproblem bei der transdermalen Abgabe großer biologischer Moleküle wie Insulin liegt in der schützenden Hautschicht, insbesondere der Hornschicht (Stratum corneum), die normalerweise effektiv den Durchtritt größerer Moleküle verhindert. Die Innovation dieser Forschungsarbeit besteht in einem Polymer namens OP (poly[2-(N-oxid-N,N-dimethylamino)ethyl methacrylate]). Dieses Polymer weist eine pH-abhängige Ladung auf: In der sauren Umgebung der Hautoberfläche ist es protoniert und damit positiv geladen, im tieferen Hautbereich bei neutralem pH wandelt es sich in eine neutrale Zwitterionenform um. Dieser Ladungswechsel ermöglicht es dem Träger, zunächst an der Hautoberfläche zu haften und danach relativ ungehindert durch die interkorneozytären Lipidlamellen der Hornschicht zu diffundieren. Anschließend erreicht das Polymer mit seiner Insulin-Konjugation (OP–I) dermale Lymphgefäße und gelangt in den Blutkreislauf.
Die Studie zeigt, dass OP–I die biologische Aktivität von Insulin nicht einschränkt: Die Bindung zur Insulinrezeptor-Extrazellulardomäne blieb nahezu unverändert, wodurch in Zell- und Tiermodellen weiterhin eine hypoglykämische Wirkung erzielt wurde. „Die OP–I Konjugation verändert nicht die Affinität und Spezifität von Insulin zum Rezeptor“, berichten die Autor:innen.
Erfolgreiche Versuche ohne nennenswerte Nebenwirkungen im Tiermodell
Die Forschenden testeten das System zunächst an Mäusen mit induziertem Typ-1-Diabetes sowie später an Minischweinen. Bei Mäusen konnte eine topische Applikation des OP–I bei einer Dosis von 116 U/kg den Blutzuckerspiegel innerhalb einer Stunde auf Norm-Bereiche senken und diesen Zustand über 12 Stunden aufrechterhalten. Bei Minischweinen führte eine vergleichbare Behandlung zu ähnlichen Effekten: In einer Creme formuliert, senkte die transdermale Insulinabgabe den Blutzucker auf Normwerte innerhalb von zwei Stunden und hielt diesen Zustand über 12 Stunden.
Wesentlich ist auch, dass keine Hautirritationen, Entzündungen oder strukturellen Veränderungen der Hautschichten nachgewiesen wurden. Damit spricht vieles dafür, dass dieser Ansatz klinisch verträglich sein könnte.
Die Autor:innen sehen in der Methode nicht nur ein Potenzial für die Insulintherapie, sondern auch für die Abgabe anderer Peptid- und Proteintherapeutika. Allerdings bleiben wichtige Schritte offen: Langzeitstudien zur Sicherheit, Wirksamkeit beim Menschen sowie praktische Formulierungen und Dosierungskonzepte sind noch zu entwickeln.
Neuartige Therapie könnte eine nicht-invasive, schmerzfreie Insulingabe ermöglichen
Die momentan gängige Therapie mit subkutanen Insulin-Injektionen bringt Einschränkungen mit sich: Schmerzen, Nadelphobie, Hautreaktionen und eingeschränkte Adhärenz sind häufige Probleme. Der vorgestellte Ansatz könnte diese Hürden überwinden, indem er eine schmerzfreie und nicht-invasive Abgabe ermöglicht. Darüber hinaus könnte eine komfortablere Verabreichung die Lebensqualität von Personen mit Diabetes verbessern und die Therapieoptimierung erleichtern.
Gleichzeitig bestehen jedoch noch Herausforderungen: Die Übertragung der Ergebnisse von Tiermodellen auf Menschen ist mit biologischen Unsicherheiten verbunden. Unterschiede in Hautdicke, Struktur, Durchblutung und Metabolismus können die Wirksamkeit und Sicherheit beeinflussen. Zudem muss geklärt werden, inwiefern die Herstellung, Lagerung und Anwendung solcher Polymer-Insulin-Konjugate in der Praxis wirtschaftlich und skalierbar ist. Auch die Frage nach der Immun- oder Allergiereaktion bei längerer Anwendung bleibt offen. Jedoch gelang es den Forscher:innen, mit ihrer Methode die realistische Möglichkeit zu schaffen, dass es in absehbarer Zukunft eine gangbare Alternative zur Insulingabe über Injektionen gibt.